Ultimo aggiornamento il 22 Luglio 2022
Introduzione
Almeno una volta nella vita ognuno di noi, compreso chi scrive questo articolo, avrà a che fare con un problema di mal di schiena (dorsalgia o lombalgia) o dolore cervicale (cervicalgia).
Questo avviene perché la colonna vertebrale, la struttura che sostiene il nostro corpo consentendoci di mantenere la stazione eretta, dal momento in cui ci alziamo al mattino fino a quando ci corichiamo, è sottoposta a continue sollecitazioni provenienti da un gran numero di fattori ambientali.
I fattori che incidono sulla salute della colonna vertebrale.
Messa da parte la primordiale sollecitazione dovuta alla forza di gravità, ci sono una serie di condizioni che hanno un ruolo cruciale sul buon funzionamento o meno della nostra colonna vertebrale:
- peso corporeo
- assetto posturale
- professione
- attività sportiva (come anche la tendenza all’inattività)
- ed eventuali patologie concomitanti
Quando tutti questi fattori giocano a nostro sfavore si assiste ad un’accelerata usura della struttura ossea, cartilaginea, legamentosa e muscolare della colonna, un processo che in gergo medico viene definito come “cascata degenerativa” caratteristica appunto della cosiddetta spondiloartrosi (artrosi della colonna vertebrale).
La maggioranza dei dolori vertebrali è gestibile con un approccio conservativo (fisioterapia e farmaci)
La cascata degenerativa può coinvolgere in maniera più o meno spiccata determinate regioni anatomiche della colonna. Proprio per questo il trattamento di un problema di mal di schiena prevede la corretta identificazione del meccanismo alla base del dolore, effettuata da uno medico specialista nella diagnosi e cura del dolore vertebrale (fisiatra, neurochirurgo, ortopedico, terapista del dolore).
Detto questo è necessaria una premessa fondamentale prima di procedere all’argomento di questo articolo: la maggior parte dei casi di dolore vertebrale, specialmente quando si a che a fare con una storia di prima insorgenza spontanea di dolore acuto (sintomatologia insorta da meno di tre mesi) non è correlata ad alcuna alterazione organica o anatomica della colonna vertebrale radiologicamente documentabile (risonanza magnetica della colonna) e pertanto si avvarrà di un trattamento squisitamente conservativo con un decorso benigno nella pressoché totalità dei casi.
Quando la fisioterapia o i farmaci non sono sufficienti a far passare il mal di schiena, cosa dobbiamo fare?
In quella minoranza di pazienti, in cui la risonanza magnetica della colonna mette in luce delle alterazioni, è imperativo effettuare una critica analisi delle caratteristiche del dolore per poter stabilire una correlazione sufficientemente probabile con una determinata alterazione documentata sulla risonanza magnetica.
A questo punto, la seconda premessa fondamentale è la seguente: la maggior parte delle alterazioni documentate sulla risonanza magnetica della colonna vertebrale non sono necessariamente all’ origine di un dolore vertebrale. Al contrario, la grande maggioranza di queste sono del tutto asintomatiche.
Nell’immaginario comune, l’ernia del disco intervertebrale è la condizione più comunemente associata al mal di schiena o alla cosiddetta sciatica. Niente di più fuorviante!
Le patologie del disco intervertebrale sono all’origine solo di una piccola percentuale dei casi di mal di schiena.
Una condizione che invece è molto più frequentemente causa di dolore alla schiena è l’artrosi o i processi infiammatori dei complessi articolari posteriori della colonna, le cosiddette faccette articolari da cui, appunto, ha origine la definizione medica di questa tipologia di mal di schiena: la sindrome faccettale.
Indice dei contenuti

Le faccette articolari
L’unità funzionale ossea della colonna vertebrale è la vertebra. Ciascun segmento della colonna (cervicale, dorsale, lombare) è quindi costituito da un insieme di vertebre, ognuna delle quali è connessa con quella adiacente mediante il disco intervertebrale, posto anteriormente tra i corpi delle vertebre e le articolazioni zigoapofisarie, poste posteriormente. Quest’ultime sono costituite dalla giustapposizione delle faccette articolari presenti posteriormente a ciascuna vertebra. Ogni vertebra presenta quattro faccette articolari, di cui due si articolano con la vertebra soprastante, due con quella sottostante (Figura 1).
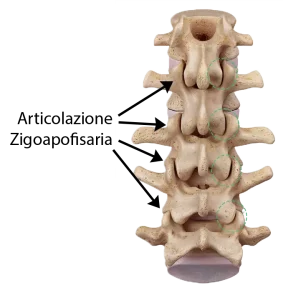
Confronto anatomico fra un paziente sano e uno con sindrome delle faccette articolari
Figure 2a e 2b: paziente sano
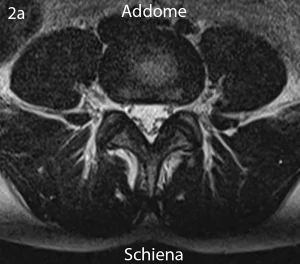
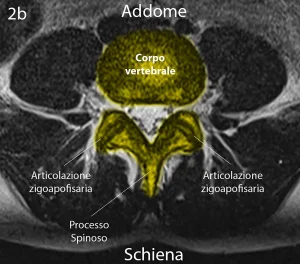
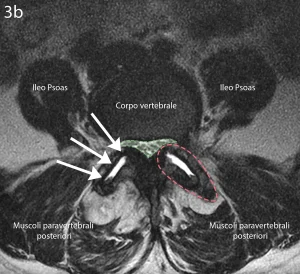
Figure 3a e 3b: paziente con sindrome faccettale del tratto lombare della colonna vertebrale
Per un Appuntamento
Sindrome faccettale
Cause
Un sovraccarico delle faccette articolari protratto nel tempo e legato a:
- Postura scorretta;
- Età avanzata;
- Professioni usuranti: sollevamento di gravi, movimenti di flessoestensione sotto carico ripetuti del tronco o mantenimento per un gran numero di ore di posizioni sfavorevoli dal punto di vista posturale (ad esempio rimanere seduti in maniera scorretta per numerose ore al giorno);
- Attività sportiva o inattività sportiva: entrambe queste condizioni possono provocare o facilitare la comparsa di un dolore legato ad una sindrome faccettale. Gli sport che prevedono sollevamento di ingenti carichi o che prevedono continui movimenti di flessoestensione o torsione del tronco, specialmente se praticati in maniera scorretta, possono aumentare il rischio di sovraccarico delle faccette articolari. Parimenti l’ inattività sportiva si associa ad ipotrofia dei muscoli del tronco e delle catene cinetiche fondamentali per sostenere la colonna risultando in un sovraccarico articolare cronico, sopratutto se associato ad altri fattori di rischio;
- Sovrappeso o obesità: l’ eccesso di peso corporeo non fa che moltiplicare esponenzialmente la sollecitazione a carico sulla colonna vertebrale durante qualsiasi di tipo di attività;
- Patologie concomitanti: patologie infiammatorie sistemiche delle articolazioni (e.g. artrite reumatoide, spondiloartriti di vario genere) o altre condizioni a carico della colonna (e.g. spondilolistesi) possono aumentare il rischio di comparsa di una sindrome faccettale.
Sintomi
Il dolore vertebrale, specifico della sindrome faccettale, presenta nella maggior parte dei casi caratteristiche di tipo:
-
infiammatorio:
- dolore vertebrale spiccato al risveglio nella regione coinvolta;
- dolore durante la stazione seduta o ortostatica mantenute per lunghi periodi;
- miglioramento dei sintomi con l’attività deambulatoria.
-
meccanico:
- dolore provocato dalle manovre di flessoestensione e torsione del tronco.
A seconda del livello della colonna coinvolto è possibile che il dolore presenti un fenomeno di irradiazione nel territorio di innervazione della radice nervosa spinale del medesimo livello.
Quindi per una sindrome faccettale lombare (vedi figura 3) è possibile che il dolore presenti un’irradiazione, spesso e volentieri incompleta, nel territorio di innervazione del nervo sciatico.
Mentre, ad esempio, una sindrome faccettale cervicale può presentare un’irradiazione a carico degli arti superiori. Ad esempio, per C3-C4, la regione di più frequente irradiazione è il trapezio e la spalla (vedi figure 4 e 5)
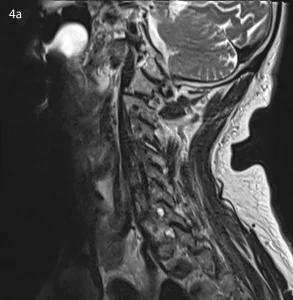
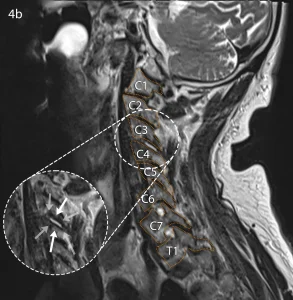
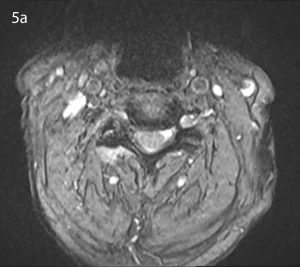
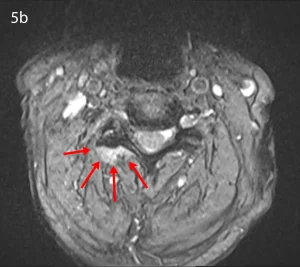
Esami strumentali
L’ esame strumentale di prima scelta, per un mal di schiena refrattario al trattamento con comuni analgesici protratto per 10-15 giorni, è la risonanza magnetica senza mezzo di contrasto della colonna.
La radiografia della colonna o la TC rappresentano approfondimenti secondari giustificati dal riscontro di condizioni particolari associate alla sindrome faccettale (ad esempio una spondilolistesi).
Diagnosi
È posta sulla base del corretto inquadramento clinico del dolore vertebrale e la correlazione tra questo e alterazioni caratteristiche documentate dalla risonanza magnetica del tratto della colonna coinvolto dal dolore senza mezzo di contrasto, preferibilmente ad alto campo magnetico.
Trattamento
Come tutte le condizioni dolorose, legate al sovraccarico ed all’ infiammazione, il primo rimedio per il trattamento del dolore è il riposo e la riduzione della sollecitazione meccanica imposta sull’ articolazione.
Tale riduzione può essere favorita anche dall’ adozione di un presidio di ortesi esterna, nello specifico un lombostato per la lombalgia o un collare cervicale morbido o semi-rigido per la cervicalgia
Il trattamento farmacologico prevede l’impiego di anti-infiammatori non steroidei, miorilassanti e nei casi di dolore scarsamente responsivo ai precedenti un ciclo di terapia con un cortisonico. L’assunzione di questi farmaci deve essere consigliata e supervisionata dal proprio medico generalista o, nella migliore delle ipotesi, da uno specialista di patologie della colonna vertebrale. Gli integratori alimentari sono coadiuvanti dei farmaci. Forniscono all’organismo gli elementi fondamentali per i processi di riparazione e mantenimento di una normale funzione di tutte le articolazioni, comprese quella della colonna vertebrale. Altre formulazioni raccomandate contengono agenti anti-ossidanti o con azione anti-infiammatoria naturale.
La fisioterapia gioca un ruolo importante nelle fasi acute del dolore mediante l’impiego della terapia fisica (e.g. laserterapia, TECAR terapia o magnetoterapia) o massoterapia decontratturante per contrastare il fenomeno di contrattura dei muscoli paravertebrali frequentemente associato ad una sindrome faccettale. In una seconda fase in cui il dolore acuto è sotto controllo è importante intervenire per la correzione delle problematiche posturali e per un trattamento di rinforzo ed allungamento dei muscoli delle catene cinetiche anteriore (addominali) e posteriore (muscoli paravertebrali).
Le terapia del dolore trova spazio nel trattamento della sindrome faccettale mediante l’impiego di tecniche microinvasive la cui indicazione si basa sulla corretta identificazione dei livelli della colonna implicati nella genesi del dolore, un processo decisionale spesso complicato da numerose variabili che influiscono sulle caratteristiche del dolore rendendo difficoltosa la scelta degli obiettivi anatomici da trattare. Tra queste tecniche, molto nota è quella della radiofrequenza delle faccette articolari che prevede la denervazione della faccetta articolare utilizzando un ago posizionato sotto guida radiologica e dotato di un elettrodo collegato ad un generatore di radiofrequenza. Questa tecnica, quando correttamente indicata ed eseguita consente di ottenere ottimi risultati sul controllo del dolore. La radiofrequenza si effettua sotto forma di singola seduta di trattamento, richiede un ricovero in regime di day-hospital (dimissione prevista il giorno stesso della procedura), ed è eseguibile in anestesia locale.
Può essere effettuata in convenzione con il servizio sanitario nazionale affidandosi ad uno specialista di patologie della colonna vertebrale.
Prognosi
Il dolore vertebrale legato ad una sindrome faccettale presenta nella maggior parte dei casi una prognosi benigna.
I fattori che possono preludere ad un peggioramento dei sintomi, con la possibile progressione verso una fase di dolore vertebrale cronico, sono la mancata o parziale correzione dei fattori scatenanti o favorenti il dolore oppure la concomitanza di altre condizioni patologiche sistemiche (e.g. patologie infiammatorie delle articolazioni) o intrinseche della colonna vertebrale (e.g. associazione con una cisti articolare, una spondilolistesi, una patologia del disco intervertebrale).
Dott. Alessandro Caporlingua, neurochirurgo
Hai domande o vuoi prenotare una visita neurochirurgica?
Non esitare a contattarci e a porre i tuoi quesiti. La nostra segreteria e la nostra equipe sono a tua disposizione.
Ho problemi di dolore frequente poiché ho le faccette articolari dovrei fare la radiofrequenza ma non trovo nessuno che me la passa con il servizio sanitario voi potete aiutarmi grazie
Cara Miryam,
al momento abbiamo esaurito la quota di interventi di denervazione delle faccette articolari in radiofrequenza in convenzione con il servizio sanitario nazionale per l’anno 2022. E’ necessario pertanto pianificare un consulto con uno specialista della nostra equipe per confermare l’indicazione chirurgica ed essere inseriti eventualmente in lista di attesa in previsione della quota di interventi a noi destinati per il 2023.
Cordialità
Team BSP Neurochirurgia
Per appuntamenti contattare Anna al numero +39 3913402136
Salve, mi chiamo Alessandro ed ho 48 anni.
Da tre anni circa soffro di una lombalgia cronica seguente a diversi episodi di quella che sembrava instabilità vertebrale, non giustificata da seguenti esami rx; in seguito anche a diverse risonanze si è rivelata una collisione tra due vertebre lombari con diverse ernie.
Ho eseguito diverse visite fisiatriche, una ortopedica e una neurochirurgica con somministrazione iniziale di cortisone, infiltrazioni cortisoniche a livello sacro-iliache e l’ultima volta su una faccetta articolare, sedute di agopuntura, nonchè di fisioterapia (sono io stesso un fisioterapista), senza però grandi benefici.
Vorrei conoscere la possibilità di eseguire una visita con voi, in quanto ad orari ed indicativamente costi.
Grazie.
Caro sig.Leone,
per qualsiasi informazione circa giorni, orari e costi per pianificare un consulto con un membro della nostra equipe non esiti a contattare Anna la nostra segretaria al numero +39 3913402136.
Cordialmente,
Team BSP Neurochirurgia